本文中の図やグラフは元論文より引用しています。
背景
- RAにおいて、心血管疾患や間質性肺炎(ILD)は主な死因となっている
- 無症状のILD(ILAs)は、RA患者において30-50%の頻度で発見される
- しかしながら、それが臨床的に有意なILDへ進展するリスクは明らかでない
- しかし、ILAsが予後不良因子であることが報告されている
- 有症状のILDはRA患者の5-10%で認める
- 診断方法や定義の違いによって、報告によって異なる
- RA-ILDのリスク因子
- 喫煙
- 男性
- CCP抗体高値
- RA患者をHRCTで調査した研究では、RA-ILDの有病率は19%
- 1/3は最初の2年間で進行する
- 進行する予測因子は、baselineの肺機能低下だった
- UIP patternは、NSIP patternよりも予後不良
- しかしながら、最近の報告では、baselineの肺機能低下は予後不良因子だったが、baselineのHRCT所見は、独立した予後不良因子ではなかった
- RA-ILDの平均生存期間:3-10年間
- 今回の研究では、RA-ILDに関する予後、予後不良因子などを調べた
方法
- デンマークで実施
- 前向きにレジストリーからデータ収集
- The Danish National Patient Registry (DNPR) を使用
- 2004/1-2016/7の期間に、入院 or 外来でRAと診断された患者を対象
- 2009年までは1987ACR分類基準、2010年からはACR/EULAR分類基準を使用
- RA-ILDの診断は、RA診断より前・同時・RAより後のいずれも含む
- 対象となるILDのないRA患者は年齢、性別、診断時期1年前後でマッチング
- 併存疾患の評価には、Charlson Comorbidity Index (CCI) score を使用
- 0-3までの4段階、数字が大きい方が併存疾患が重度
結果
- RAの発症率(黒)は変わらなかったが、有病率は年々増加していた
- 計31333人の、2004-2016年に診断されたRA患者を今回の解析対象とした
- 上記患者において、RA-ILDは679人(2.2%)で認めた
- RA-ILD患者は、高齢、男性、血清学的陽性の割合が多かった
- 年齢、性別、診断時期でマッチングしたRA患者とRA-ILD患者のdemographics(table2)
- CCI score:RA-ILD群で高い
- CCI ≥1:59.6%(RA-ILD)vs. 38.0%(without ILD)
- 虚血性心疾患、うっ血性心不全、糖尿病が多い
- ILDの診断時期(table3s)
- RA診断1-5年前:14%
- RA診断1年前 - RA診断時-RA診断後1年以内:34%
- RA診断1-5年後:28%
- RA診断後1年以内に処方された薬剤の割合(table3)
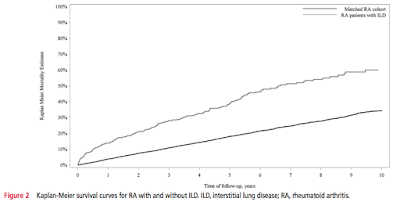
- mortality(figure2)
- RA-ILD vs. without ILD(95%CI)
- 1年死亡率:13.9% (11.4% to 16.7%) vs. 3.8% (3.5% to 4.2%)
- 5年死亡率:39.0% (34.4% to 43.5%) vs. 18.2% (17.3% to 19.1%)
- 10年死亡率:60.1% (52.9% to 66.5%) vs. 34.5% (32.8% to 36.1%)
- RA-ILD患者の平均生存期間:6.6年(95%CI 5.6 - 8.6)
- ILDよりもRA診断が先行する場合のほうが死亡リスクは高い(下表)
- ILDがある場合の、ない場合と比較した、死亡リスク因子を項目別にHRR(hazard rate ratio)を提示
- 最初の30日間の死亡リスクが10.4%増加
- 男性、年齢が65-74歳だと顕著(青文字)
- 血清学的陽性はILDの有無で死亡率に差はなかった(緑文字)
- 0-30日間の死亡に関するCCI scoreの影響(赤文字)
- 16.4 for CCI=0
- 10.0 for CCI=1–2
- 3.0 for CCI=3+
Strata
|
Time of follow-up
|
Crude HRR (95%CI)
|
Adjusted HRR (95%CI)
|
Female
|
0 to 30 days
|
9.1 (4.5 - 18.2)
|
7.8 (3.6 - 16.7)
|
Male
|
0 to 30 days
|
11.1 (5.3 - 23.3)
|
14.5 (6.2 - 34.2)
|
Female
|
31 days to 0.5 years
|
2.5 (1.4 - 4.5)
|
2.5 (1.4 - 4.6)
|
Male
|
31 days to 0.5 years
|
6.2 (3.9 - 9.9)
|
6.0 (3.7 - 9.9)
|
Female
|
6 months to 1 year
|
1.6 (0.8 - 3.2)
|
1.4 (0.7 - 2.8)
|
Male
|
6 months to 1 year
|
2.7 (1.5 - 4.7)
|
2.4 (1.3 - 4.3)
|
Female
|
1 to 5 years
|
2.3 (1.7 - 3.0)
|
2.1 (1.6 - 2.8)
|
Male
|
1 to 5 years
|
2.3 (1.7 - 3.1)
|
2.1 (1.5 - 2.8)
|
Female
|
5 to 10 years
|
3.0 (1.8 - 4.9)
|
2.8 (1.7 - 4.6)
|
Male
|
5 to 10 years
|
2.8 (1.6 - 4.7)
|
2.6 (1.6 - 4.5)
|
Age ≤64 years
|
0 to 30 days
|
5.4 (0.6 - 52.1)
|
11.1 (0.8 - 145.1)
|
Age 65-74 years
|
0 to 30 days
|
17.8 (7.0 - 44.8)
|
17.2 (6.1 - 48.5)
|
Age ≥75 years
|
0 to 30 days
|
8.6 (4.5 - 16.5)
|
8.4 (4.1 - 17.3)
|
Age ≤64 years
|
31 days to 0.5 years
|
3.8 (1.4 - 10.0)
|
2.7 (0.9 - 8.4)
|
Age 65-74 years
|
31 days to 0.5 years
|
7.7 (4.2 - 14.2)
|
6.7 (3.5 - 12.8)
|
Age ≥75 years
|
31 days to 0.5 years
|
2.9 (1.7 - 4.8)
|
3.0 (1.8 - 5.0)
|
Age ≤64 years
|
0.5 to 1 year
|
2.2 (0.5 - 9.5)
|
1.4 (0.3 - 6.6)
|
Age 65-74 years
|
0.5 to 1 year
|
1.3 (0.5 - 3.6)
|
1.3 (0.5 - 3.7)
|
Age ≥75 years
|
0.5 to 1 year
|
2.5 (1.5 - 4.3)
|
2.3 (1.4 - 4.0)
|
Age ≤64 years
|
1 to 5 years
|
3.5 (2.2 - 5.6)
|
2.2 (1.4 - 3.7)
|
Age 65-74 years
|
1 to 5 years
|
2.7 (1.9 - 3.8)
|
2.4 (1.7 - 3.5)
|
Age ≥75 years
|
1 to 5 years
|
1.8 (1.3 - 2.4)
|
1.7 (1.3 - 2.3)
|
Age ≤64 years
|
5 to 10 years
|
2.4 (1.1 - 5.1)
|
1.9 (0.9 - 4.0)
|
Age 65-74 years
|
5 to 10 years
|
3.3 (1.8 - 6.0)
|
3.3 (1.8 - 6.0)
|
Age ≥75 years
|
5 to 10 years
|
2.9 (1.6 - 5.1)
|
2.9 (1.7 - 5.2)
|
Seronegative/other RA
|
0 to 30 days
|
11.2 (4.8 - 26.1)
|
11.0 (4.2 - 28.5)
|
Seropositive RA
|
0 to 30 days
|
9.5 (3.8 - 23.5)
|
11.5 (4.0 - 33.2)
|
Seronegative/other RA
|
31 days to 0.5 years
|
3.8 (2.1 - 6.8)
|
4.0 (2.2 - 7.3)
|
Seropositive RA
|
31 days to 0.5 years
|
4.6 (2.6 - 8.2)
|
5.4 (2.9 - 9.8)
|
Seronegative/other RA
|
0.5 to 1 year
|
1.8 (0.9 - 3.6)
|
1.5 (0.8 - 3.1)
|
Seropositive RA
|
0.5 to-1 year
|
2.2 (1.1 - 4.3)
|
2.0 (1.0 - 4.1)
|
Seronegative/other RA
|
1 to 5 years
|
2.4 (1.7 - 3.3)
|
2.0 (1.5 - 2.8)
|
Seropositive RA
|
1 to 5 years
|
2.4 (1.8 - 3.3)
|
2.3 (1.7 - 3.2)
|
Seronegative/other RA
|
5 to 10 years
|
2.5 (1.3 - 4.6)
|
2.3 (1.2 - 4.4)
|
Seropositive RA
|
5 to 10 years
|
3.8 (2.2 - 6.6)
|
3.6 (2.1 - 6.3)
|
Low CCI (0)
|
0 to 30 days
|
14.9 (4.7 - 47.3)
|
16.4 (4.5 - 59.1)
|
Medium CCI (1-2)
|
0 to 30 days
|
10.2 (3.6 - 28.6)
|
10.0 (3.5 - 28.4)
|
High CCI (3+)
|
0 to 30 days
|
3.0 (1.0 - 9.5)
|
3.0 (0.9 - 9.3)
|
Low CCI (0)
|
31 days to 0.5 years
|
7.1 (3.4 - 14.7)
|
7.3 (3.5 - 15.4)
|
Medium CCI (1-2)
|
31 days to 0.5 years
|
3.6 (1.8 - 7.1)
|
3.5 (1.7 - 7.0)
|
High CCI (3+)
|
31 days to 0.5 years
|
2.8 (1.2 - 6.6)
|
2.7 (1.1 - 6.5)
|
Low CCI (0)
|
0.5 to 1 year
|
2.5 (1.0 - 6.3)
|
2.5 (1.0 - 6.4)
|
Medium CCI (1-2)
|
0.5 to 1 year
|
2.0 (1.0 - 4.0)
|
2.0 (1.0 - 4.0)
|
High CCI (3+)
|
0.5 to 1 year
|
1.4 (0.5 - 3.9)
|
1.4 (0.5 - 3.9)
|
Low CCI (0)
|
1 to 5 years
|
2.9 (2.0 - 4.2)
|
2.8 (1.9 - 4.0)
|
Medium CCI (1-2)
|
1 to 5 years
|
2.2 (1.5 - 3.2)
|
2.2 (1.6 - 3.2)
|
High CCI (3+)
|
1 to 5 years
|
1.3 (0.6 - 2.6)
|
1.3 (0.6 - 2.6)
|
Low CCI (0)
|
5 to 10 years
|
2.3 (1.3 - 4.2)
|
2.3 (1.3 - 4.1)
|
Medium CCI (1-2)
|
5 to 10 years
|
2.2 (1.1 - 4.5)
|
2.1 (1.0 - 4.3)
|
High CCI (3+)
|
5 to 10 years
|
6.1 (0.7 - 56.8)
|
10.7 (0.7 - 161.0)
|
まとめ
- RA-ILDの患者は、診断時期・性別・年齢で調整したRA without ILD患者と比較して、死亡率が高かった
- RAの発症率が変わらないのに有病率が増えているのは、RA患者の生存率が増えているからだろう
- ACR/EULAR分類基準に変わって早期RAがきちんと診断される可能性が増えたかもしれないが、その変化は今回のDNPR dataには影響しなかった
- 0-30日以内の死亡率がILDあり患者で高いのは、以前に診断されていなかったILDの急性増悪が含まれるからだろう
- 既報では、急性増悪した時点でILDが診断される頻度は高かった
- CCI scoreが低い場合、RA-ILDがあると死亡率のgapが大きくなる
- CCI scoreが高い場合には、併存疾患による死亡がRA-ILDの有無によるgapを小さくすると考えられる
- 今回の研究ではseropositiveかseronegativeであるかで違いは出なかったが、そもそもseropositiveの割合が既報より少なく、これは今後フォロー中に陽性化してくる人たちが含まれていないからかもしれない
・RAの中で、ILDを発症する割合:2.2%
・RA診断1年前後にILDを診断される割合:34%
・ILDがあるとないよりも予後不良。全ての時期において死亡リスクが2-10倍上がる。
・ILD診断されて最初の1ヶ月間が最も死亡リスク上がる(特にILDが診断されるよりも前にRAが診断されている場合)。
・男性だと死亡率上がる











0 件のコメント:
コメントを投稿